De l'offre de soins au parcours de santé
Plus largement, elle repose sur la prise en compte, pour chaque patient, de facteurs déterminants comme l'hygiène, le mode de vie, l'éducation, le milieu professionnel et l'environnement.
Tout ceci nécessite une évolution en profondeur de notre système de santé pour réunir prévention, soins, suivi médico-social voire social autour des individus et des patients.
Il faut en effet cesser de raisonner par secteur : soins de ville, soins hospitaliers, soins médico¬sociaux...
Aujourd'hui, un parcours s'entend comme la prise en charge globale, structurée et continue, au plus près des personnes.
Vers des parcours de santé et de vie ?
Dans les pays européens, les systèmes de soins publics ont été créés, souvent après la Seconde Guerre mondiale, pour garantir l'accès aux soins de populations globalement jeunes, actives et principalement touchées par des maladies infectieuses.
Or, aujourd'hui, ils doivent faire face au vieillissement de la population et à la croissance des maladies chroniques, nécessitant des suivis plus longs et réguliers, pour lesquels ils ne sont pas adaptés.
Les besoins individuels explosent, entraînant un accroissement des dépenses publiques.
Par ailleurs, depuis quelques années, les patients deviennent de plus en plus acteurs de leur santé, sous l'effet d'un double mouvement : d'une part, l'importance croissante que les individus accordent à leur santé et à leur bien-être, d'autre part, l'essor des technologies ( "quantified self" - ou "mesure de soi" - numérique, informations sur le Net).
La prévention des maladies de civilisation apparaît comme une manière de réduire les coûts et les effets secondaires associés. Mais elle suppose de repenser totalement les systèmes de soins en termes de relations entre les patients et les professionnels de santé, d'informations diffusées, etc.
Quatre grands profils d'individus peuvent être distingués en fonction de leur degré d'implication dans la prise en charge de leur santé (prévention et traitement)
1. Des personnes saines, volontairement actives dans la prévention et le traitement des maladies, qui peuvent recourir à différentes sources d'information, à l'autodiagnostic mais aussi à l'automédication. Elles pourront notamment utiliser le "quantified self" pour collecter et analyser leurs données personnelles de santé.
2. Des malades chroniques, soucieux d'améliorer le suivi de leur maladie en limitant les consultations auprès des professionnels (diabète, maladies cardiaques, etc.), notamment grâce aux technologies.
3. Des personnes moins investies dans leur "capital santé", le plus souvent moins informées ou en situation socio-économique difficile, victimes du poids des inégalités sociales et des disparités territoriales en matière d'accès à la santé.
4. Des personnes âgées à leur domicile, qui peuvent être assistées dans les tâches du quotidien par des objets (pilulier, frigo, montre, etc.), des vêtements voire un logement connecté. Cette assistance peut être proposée à l'initiative des proches, des professionnels de santé, voire des assureurs.
Selon une étude de l'institut Berg Insight, en 2013, 3 millions de patients utilisaient un dispositif de monitoring à domicile sous le contrôle de professionnels de santé (le plus souvent pour des problèmes cardiaques).
Du parcours de soins au parcours de santé
Jusqu'à présent, c'est plutôt le principe du parcours de soins qui domine, incluant les soins de premier recours, l'hospitalisation, les soins de suite et de réadaptation...
En d'autres termes, ce parcours est centré sur la prise en charge du patient au moment où sa maladie est diagnostiquée jusqu'à la fin de son traitement.
Mais cette approche apparaît comme peu adaptée aux maladies chroniques, car elle ne prend pas en compte, en amont, la prévention des pathologies et, en aval, la réinsertion de l'ancien malade dans sa vie professionnelle ou scolaire : c'est l'objectif du parcours de santé.
De manière encore plus ambitieuse, l'approche par le parcours de vie propose d'intégrer l'ensemble des dimensions personnelles, professionnelles et sociales d'un individu pour aborder sa santé.
Ainsi, les individus peuvent être sensibilisés à l'école ou sur leur lieu de travail à la prévention de certaines pathologies, aux conduites à risque et aux comportements à privilégier.
Question clé 1 : Vers des parcours de prévention individualisés ?
La mobilisation des outils de prévention renvoie le plus souvent à la politique de repérage et de prise en charge précoce des pathologies chroniques, au dépistage de pathologies lourdes et à l'amélioration de la couverture vaccinale.
Elle repose sur une plus grande implication des médecins et sur un investissement dans la médecine scolaire et la médecine du travail.
Le "service sanitaire", installé depuis mars 2018, vise entre autres à amener les étudiants médecins à développer des actions de prévention dans les écoles et les entreprises.
Question clé 2 : Comment passer des parcours de soins aux parcours de santé ?
L'approche curative et populationnelle, particulièrement adaptée dans des contextes marqués par les maladies infectieuses, sera donc progressivement questionnée au profit d'une "nouvelle médecine", plus individuelle.
Son objet sera d'anticiper et d'accompagner la personne tout au long de son parcours de vie, s'attachant à éviter la survenance de maladies chroniques, d'une part, et à en limiter leurs effets par un ensemble de moyens médicaux, technologiques, éducatifs, d'autre part.
En effet, les principales causes d'incapacité ou de décès prématurés sont, pour la plupart, évitables.
Leur prévention reposera largement sur des interventions visant des déterminants de santé dans quelques domaines majeurs : la consommation d'alcool et de tabac, l'alimentation et l'exercice physique, la promotion de la santé mentale, auxquels il convient d'ajouter les interventions visant à prévenir spécifiquement les accidents domestiques et de loisirs, les accidents de la voie publique ou du travail, ainsi que le dépistage de certains cancers.
Or, la majeure partie de ces interventions ne seront pas réalisées par les seuls acteurs du système de soins, et feront appel à des politiques globales, qui associeront les dimensions sanitaire, environnementale, économique, sociale et éducative.
Ces approches seront d'autant plus efficaces qu'elles combineront des actions de niveau national et des actions de proximité implantées de manière concertée dans les lieux de vie de la population, dans les quartiers, les écoles, les entreprises et les lieux de soins, sous la forme de projets globaux de promotion de la santé.
La médecine de parcours amène à un changement de paradigme profond : l'adaptation de la prise en charge, des relations entre professionnels, des structures et des moyens autour des malades, de leur entourage et de leurs besoins... et non plus l'inverse.
Les parcours sont une véritable révolution, qui place les patients au centre de la prise en charge. Ce ne sont plus à eux de s'adapter au système de santé - organisations ou structures - mais au système de s'organiser pour répondre à leurs besoins.
Concrètement, cela suppose l'intervention coordonnée et concertée des professionnels de santé et sociaux, tant en ville qu'en établissement de santé, médico-social et social, en cabinet libéral, en maison de santé, en centre de santé ou en réseau de santé... pour permettre à chacun de recevoir les bons soins par les bons professionnels dans les bonnes structures, au bon moment, et, surtout, pour satisfaire la demande des patients et de leurs proches en faisant évoluer les soins et les services.
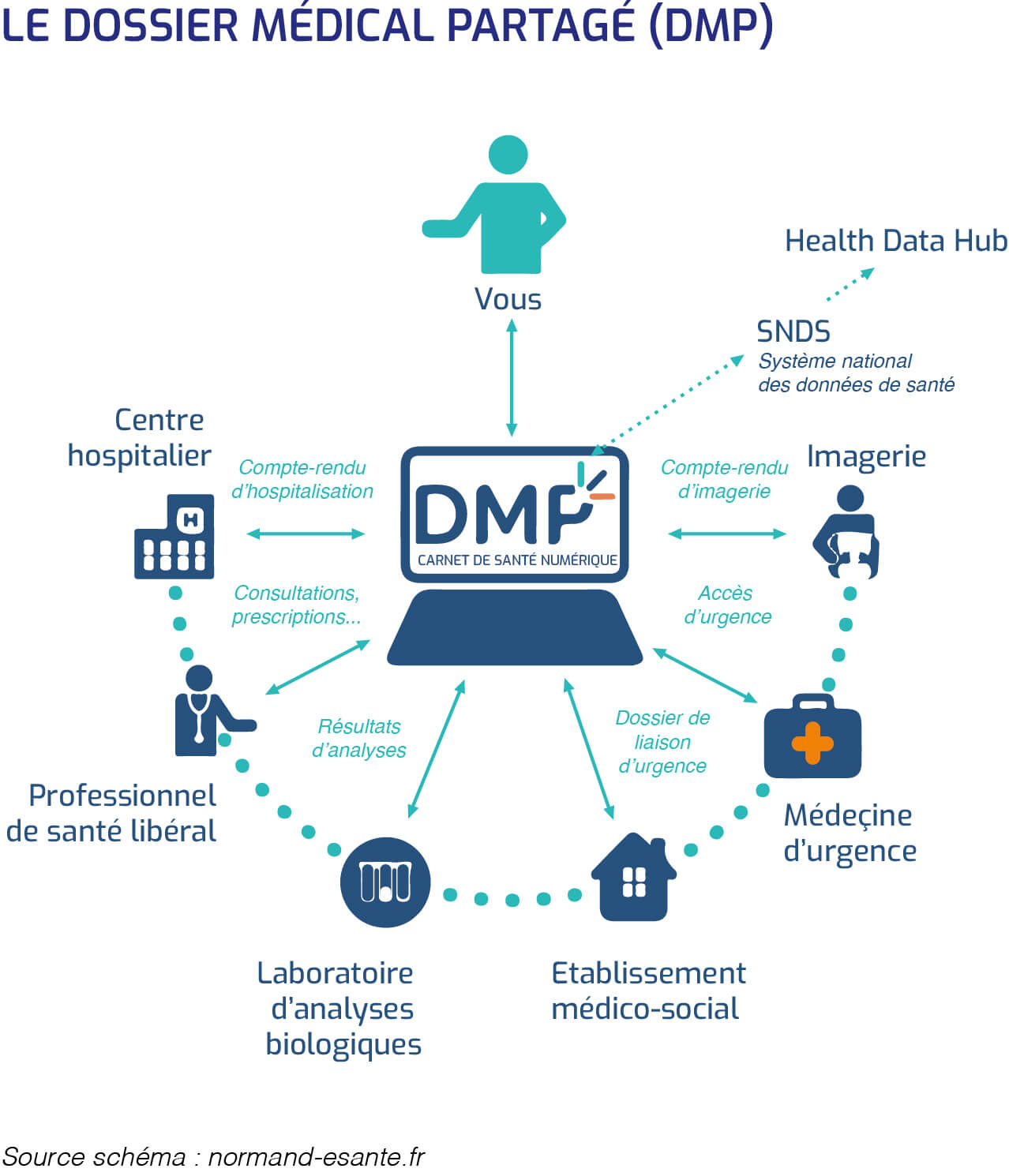
Le dossier médical partagé (DMP), un socle nécessaire pour permettre les transformations vers une médecine de parcours collaborative et pertinente
Il est une évolution du dossier médical personnel, créé en 2004 et lancé en 2011.
Le dossier médical partagé est un outil numérique destiné à "favoriser la prévention, la qualité, la continuité et la prise en charge coordonnées des soins des patients", selon la loi de modernisation de 2016.
Il s'agit donc d'un "super" dossier médical, ultra complet pour favoriser la collaboration entre les professionnels de santé.
Les données contenues dans ce dossier sont sécurisées et traçables.
Les patients qui le voudront auront tous un dossier médical partagé qui rassemblera leur historique de prévention (vaccins, tests, antécédents familiaux, facteurs de risques) et de soins (résultats d'examens, imagerie, actes, diagnostics, traitements, résumés d'hospitalisation).
Ce DMP sera géré avec et pour les patients, accessible et disponible pour eux-mêmes et pour les professionnels de santé impliqués dans leur parcours de vie et de soins.
Enfin, chaque personne peut très facilement "décider à tout moment de clôturer son dossier médical partagé". Il restera cependant archivé durant dix ans, avant d'être définitivement détruit.
Question clé 3 : Quelles transformations des organisations et process au regard de la logique de parcours de santé ?
Le parcours de santé pourraient être constitués de quatre grands acteurs :
1. Les médecins généralistes
Les professionnels consultés en face à face pourraient ne plus être la première porte d'entrée des patients dans le système de soins public. Les patients les consulteraient moins souvent, mais pour des examens plus poussés.
2. Les pharmacies et maisons de santé
Elles pourraient jouer un rôle croissant dans la prise en charge des patients et dans la prévention de certaines pathologies.
Des maisons de santé se développent en Europe réunissant différentes disciplines médicales et paramédicales, et mettant parfois l'accent sur la prévention. C'est le cas en Brande-Bretagne, à l'initiative du National Health Service, ou en France, par exemple à Nevers, dans la Nièvre.
3. Le secteur médico-social
Il représente à lui seul 30 000 structures, 2,4 millions de places et a vocation à prendre de plus en plus d'importance dans le parcours de santé.
4. Les hôpitaux
Ils constitueraient la dernière étape du parcours de soins, la priorité étant dans tous les cas donnée aux soins ambulatoires plutôt qu'aux hospitalisations.
Question clé 4 : Quelle place pour le pharmacien demain ?
Un rôle croissant dans la prise en charge des patients et de leurs pathologies
Les pharmaciens accompagnent la mutation de leurs activités, qui s'opère progressivement depuis plusieurs années et qui s'accélère : expérimentation de la vaccination à l'officine, sevrage tabagique, bilans et conseils pharmaceutiques, télémédecine.
Les pharmaciens représentent aujourd'hui pour les patients une étape incontournable de leur parcours de soins, souvent leur première porte d'entrée.
Les missions en émergence et en développement pour le pharmacien dans cette mutation sont désormais connues et reconnues; il s'agit notamment :
- du pharmacien correspondant, dispositif lui permettant au pharmacien, dans le cadre d'un protocole de coopération, de renouveler les traitements en adaptant éventuellement la posologie et en réalisant des bilans de médication ;
- du suivi de certains patients atteints de maladies chroniques, en lien avec le médecin traitant, notamment par le biais d'entretiens d'accompagnement et de suivi ;
- de la dispensation de traitement à domicile, déjà pratiquée par les officines, qui serait développée dans le cadre des politiques de maintien à domicile et d'hospitalisation à domicile ;
- du bilan de médication réalisé en accord avec le médecin ;
- du dépistage en officine, déjà pratiqué pour certaines maladies, qui serait étendu à d'autres pathologies ;
- du suivi vaccinal et de la vaccination en officine. La prescription et la délivrance par le pharmacien sont mises en œuvre en vue de simplifier le circuit de vaccination, notamment ;
- de l'éducation thérapeutique du patient. Le pharmacien participera à l'éducation thérapeutique et aux actions d'accompagnement
Question clé 5 : Quel rôle pour la télémédecine et la télésanté ?
La télémédecine est envisagée comme l'une des possibles réponses aux problèmes qui se posent actuellement en matière de santé publique.
Loin de se substituer aux pratiques médicales traditionnelles, la télémédecine peut faciliter l'accès de la population à des soins de proximité, répondre à l'insuffisance des personnels médicaux et renforcer les missions des établissements isolés.
Depuis le 15 septembre 2018, les téléconsultations sont remboursées par la Sécurité sociale.
Les technologies de la télémédecine seront utilisées à domicile par le patient lui-même, les aidants ou des aides-soignants (notamment pour les personnes âgées), ou via des cabines situées dans des pharmacies, des centres de soins...
Grâce à des visioconférences et des examens réalisés à distance, les médecins pourront réaliser le suivi de maladies chroniques (diabète, hypertension), voire établir des diagnostics, juger de la nécessité d'une consultation en face à face, etc.
Les téléconsultations s'appuieraient aussi sur le recours aux objets connectés, permettant aux patients eux-mêmes de suivre leurs constantes de santé (tension, glycémie, etc.).
(Dynamique 4 : De l'offre de soins au parcours de santé).
Extrait de Santé 2030 - Partie 1 : les dynamiques à l'oeuvre. Retrouvez l'intégralité de l'étude sur le site.

